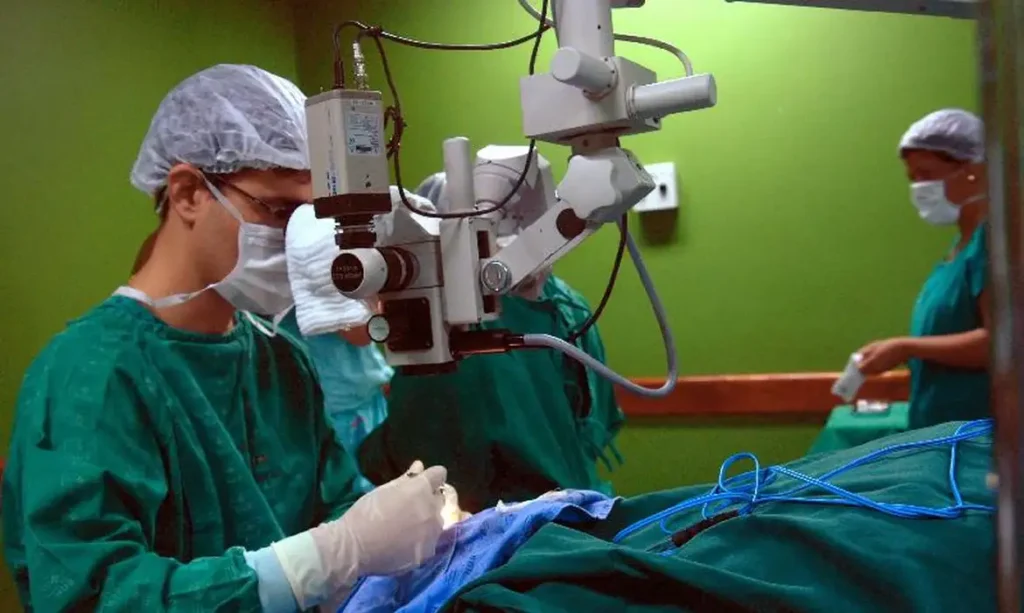
As novas tecnologias, como é o caso das cirurgias robóticas, possuem custos elevados para a maioria da população brasileira e frequentemente não são disponibilizadas pelo Sistema Único de Saúde (SUS) nem pelos planos de saúde privados. Além de falta de acesso, mesmo quando determinados procedimentos ou cirurgias são autorizados pelo SUS, há uma imensa fila de espera que pode demandar muito tempo, ser fatal para quem precisaria de uma cirurgia oncológica urgente.
E o que é pior, infelizmente esse problema não é só do SUS; até mesmo quando existe um plano de saúde privado, a autorização do plano para que se faça uma cirurgia robótica é difícil, e a cobertura desses custos é negada.
Todavia, isso é extremamente injusto para quem paga o plano na esperança de poder contar com os avanços da medicina, especialmente nos casos que envolvem tumores, oncologia, cirurgias complexas.
Entretanto, em julgado de 7 de abril de 2026, a QUARTA TURMA do STJ estabeleceu um precedente ao apreciar o Recurso Especial n.º 2235175 – RS (2023/0083930-8), com relatoria do Ministro João Otávio de Noronha, referente à controvérsia que envolve ação de tratamento médico-hospitalar para cobertura de cirurgia de prostatovesiculectomia radical laparoscópica pela técnica robótica, com pedidos de ressarcimento de despesas e danos morais.
Nesse julgamento, a 4.ª Turma do STJ deu parcial provimento a recurso especial para reconhecer o dever de plano de saúde de custear procedimento indicado para tratamento de câncer e afastou a negativa do plano de saúde em autorizar a realização de cirurgia com técnica robótica, que havia sido indicada por médico habilitado, sob a alegação de que não haveria cobertura contratual e da ausência de previsão no rol da ANS.
Nas razões de decidir constantes da ementa do referido recurso especial, a Quarta Turma decidiu “que as operadoras devem custear exames e procedimentos para tratamento de câncer, sendo irrelevante a natureza taxativa ou exemplificativa do rol da ANS. A orientação da Segunda Seção (taxatividade mitigada) e a interpretação conforme a ADI n.º 7.265/DF impõem cobertura em hipóteses excepcionais, atendidos critérios técnicos, tendo o acórdão recorrido divergido desse entendimento ao negar a técnica robótica indicada por médico habilitado”.
Inclusive o STJ estabeleceu “Tese de Julgamento” sobre esse entendimento. Desse modo, o decidido nesse julgamento representa o entendimento do STJ nesse tipo de controvérsia e servirá como baliza para uniformizar a interpretação da lei federal em casos repetitivos, pois o fixado em tese é vinculante, deve ser observado e aplicado por juízes e tribunais de todo o país a processos com a mesma controvérsia.
Veja-se a seguir a tese:
Tese de julgamento: “1. É devida a cobertura por plano de saúde de exames e procedimentos integrantes de tratamento oncológico, sendo irrelevante a natureza do rol da ANS, admitida a taxatividade mitigada e observados critérios técnicos delineados em precedentes da Segunda Seção e na ADI n. 7.265/DF”.”
No item II do Voto (contextualização), destacou-se que, “a respeito do rol da ANS, a necessidade de cobertura de procedimentos ou medicamentos não previstos na listagem deve ser analisada em cada caso, podendo ser admitida de forma excepcional, desde que esteja amparada em critérios técnicos”.
Outrossim, o ministro relator salientou que, no “recente julgamento da ADI n.º 7.265/DF, o Supremo Tribunal Federal conferiu, conforme a Constituição, interpretação ao § 13 do art. 10 da Lei 9.656/1998, incluído pela Lei n. 14.454/2022, concluindo que, em caso de tratamento ou procedimento não previsto no rol da ANS, a cobertura deverá ser autorizada pela operadora de planos de assistência à saúde, desde que preenchidos, cumulativamente, os seguintes requisitos:
“(i) prescrição por médico ou odontólogo assistente habilitado;
(ii) inexistência de negativa expressa da ANS ou de pendência de análise em proposta de atualização do rol (PAR);
(iii) ausência de alternativa terapêutica adequada para a condição do paciente no rol de procedimentos da ANS;
(iv) comprovação de eficácia e segurança do tratamento à luz da medicina baseada em evidências de alto grau ou ATS, necessariamente respaldadas por evidências científicas de alto nível; e
(v) existência de registro na Anvisa”.
Dessa forma, as Turmas que compõem a Segunda Seção do STJ têm entendido que é obrigatório o custeio, pelos planos de saúde, de exames e procedimentos para o tratamento de câncer, sendo irrelevante a discussão a respeito da natureza taxativa ou exemplificativa do rol da ANS”.
Como se vê há uma luz no fim de túnel, embora eu acredite que ainda haverá muitas recusas por parte dos planos de saúde e que muitas demandas judiciais serão necessárias para que o direito a saúde seja atendido, como no caso da cirurgia robótica. Uma boa semana a todos.
Todos os textos de Marcelo Terra Camargo estão AQUI.